НАЖБП и неалкогольный стеатогепатит (НАСГ) встречаются в 10–15 раз реже, чем алкогольный гепатит. НАСГ чаще болеют женщины в возрасте 40–60 лет, однако имеются сообщения об этом виде патологии и у более молодых пациентов.
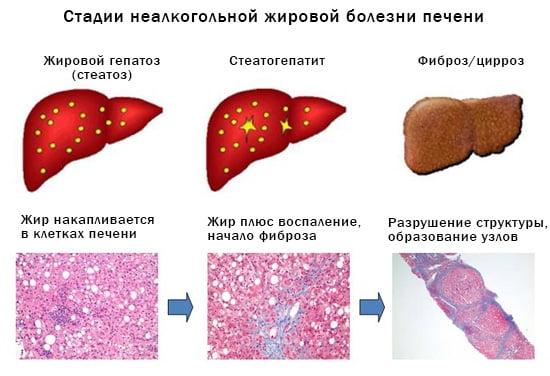
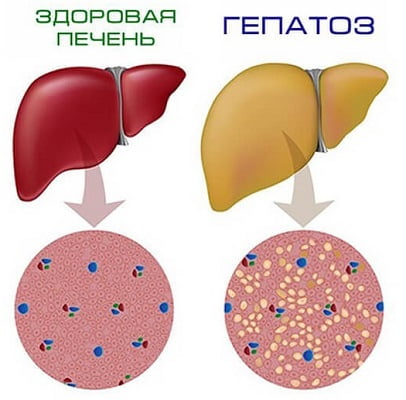
Стеатоз (греч. stear (steatos) — жир) определяется как жировая дистрофия — накопление жировых образований в клетках печени — гепатоцитах. Cтеатоз печени обычно в той или иной степени развивается практически у всех злоупотребляющих алкоголем.
НАЖБП — вид стеатоза печени или жирового гепатоза, возникающего у людей, не злоупотребляющих алкоголем, и чаще всего связан с инсулинорезистентностью (ИР) и метаболическим синдромом (МС).
У термина «НАЖБП» имеются несколько синонимов: неалкогольный стеатоз печени, жировая дистрофия печени, жировая печень, жировая инфильтрация гепатоцитов.
Одним из самых характерных явлений при данном заболевании является жировое перерождение функционирующей ткани печени, замещение этой ткани именно жировой тканью, которая, как правило, подвержена хроническому воспалению.
Изолированный стеатоз печени является относительно доброкачественным состоянием с минимальным риском прогрессирования в более тяжелое заболевание печени.

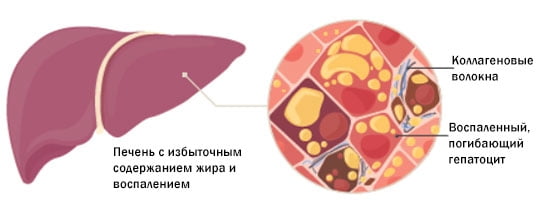
Присоединение процессов воспаления к жировой дистрофии приводит к повреждению гепатоцитов и развитию неалкогольного, или метаболического, стеатогепатита, что является одной из стадий развития НАЖБП, а стеатогепатит имеет тенденцию постепенно приводить к циррозу печени.
Для постановки диагноза НАЖБП при подробном сборе анамнеза 3-мя независимыми врачами, опросе членов семьи и участкового врача должно быть обязательно подтверждено отсутствие злоупотребления алкоголем (потребление менее 40 г этанола в 1 нед.).
Результаты нескольких случайных анализов крови для определения уровня алкоголя в крови должны быть отрицательными. Результаты определения в сыворотке крови маркера употребления алкоголя — трансферрина, не содержащего сиаловых кислот (если такое исследование проводилось), также должны быть отрицательными при постановке диагноза НАЖБП.
Симптомы НАЖБП
НАЖБП имеет неспецифические симптомы. Наиболее часто заболевание проявляется состоянием астении: повышенной утомляемостью, которая не проходит после адекватного отдыха, раздражительностью, общей слабостью, постоянным ощущением дискомфортного состояния.
При переходе НАЖБП в стадию НАСГ у больных наиболее часто обнаруживают повышение в 2–3 раза активности аланинаминотрансферазы (АЛТ) и аспартатаминотрансферазы (АСТ) в крови. Активность щелочной фосфатазы (ЩФ) увеличивается менее чем у 50% больных, а уровень билирубина повышается еще реже.
Уровень альбумина в крови почти всегда остается в пределах нормы. Удлинение протромбинового времени нехарактерно для НАСГ.
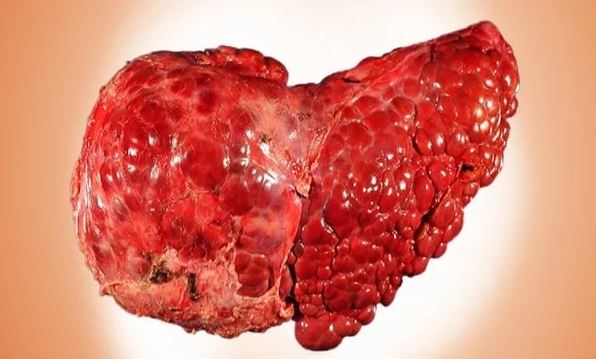
Когда НАЖБП осложняется стадией цирроза, у больного проявляются и нарастают признаки портальной гипертензии: гепатолиенальный синдром (увеличение печени — гепатомегалия и селезенки — спленомегалия), асцит — накопление свободной жидкости в брюшинной полости), печеночно-клеточная недостаточность (желтуха, расширение подкожных вен передней брюшной стенки, энцефалопатия, эндокринные нарушения).
Основные причины НАЖБП
НАЖБП встречается во всех возрастных группах, но наибольшему риску ее развития подвержены женщины в возрасте 40–60 лет с признаками МС, не злоупотребляющие алкоголем.
МС представляет собой комплекс патогенетически взаимосвязанных нарушений: ИР (снижение чувствительности тканей к инсулину) и гиперинсулинемии (повышенное содержание в крови гормона инсулина), а также нарушения липидного и белкового обмена.
НАЖБП сопровождается увеличением массы висцерального жира, что приводит к абдоминальному ожирению и артериальной гипертензии. К основным проявлениям МС, ассоциированного с НАЖБП, относятся ожирение, сахарный диабет (СД) 2-го типа и гиперлипидемия — повышенный уровень липидов (холестерин, триглицериды) в крови.
Следует отметить, что признаки НАЖБП обнаруживаются почти у 15% людей без клинических проявлений МС, что может быть обусловлено другими патогенетическими механизмами формирования данного заболевания, например, патологическими состояниями, сопровождающимися избыточным бактериальным ростом в кишечнике или дисбиозом.
Основные факторы риска развития НАЖБП:
- ожирение;
- СД 2-го типа (сопутствует НАЖБП в 75% случаев);
- гиперлипидемия (выявляется примерно у 50% больных);
- острое голодание (с целью резкого снижения веса);
- быстрое снижение массы тела;
- в/в введение глюкозы;
- хронические запоры;
- избыточный бактериальный рост в кишечнике;
- полное парентеральное питание;
- прием некоторых лекарственные препаратов (кортикостероиды, амиодарон, пергексилена малеат, синтетические эстрогены, антиаритмические препараты, противоопухолевые, нестероидные противовоспалительные препараты, тамоксифен, некоторые антибиотики и др.);
- хирургические вмешательства (гастропластика по поводу морбидного ожирения, наложение еюноилеального анастомоза, билиарно-панкреатической стомы, обширная резекция тонкой кишки);
- другие факторы: дивертикулез тощей кишки с избыточным бактериальным ростом, региональная липодистрофия, абеталипопротеинемия.
Лечение НАЖБП
Лечение пациентов с НАЖБП должно быть направлено прежде всего на устранение или коррекцию основных этиологических факторов заболевания: ИР, гипергликемии, гиперлипидемии.
Основные направления лечения пациентов с НАЖБП:
- снижение веса достигается изменением образа жизни, включающим диетические мероприятия и физическую активность;
- медленное снижение веса и нормализация метаболических расстройств.
Необходимо полностью и категорически исключить употребление даже минимального количества алкоголя. Обязательно исключение гепатотоксических лекарственных средств и препаратов, вызывающих повреждение печени.
Назначается гипокалорийная диета с ограничением жиров животного происхождения (30–90 г/сут) и уменьшением углеводов (особенно быстроусваиваемых) — 150 г/сут. Жиры должны быть преимущественно полиненасыщенными (содержатся в рыбе, орехах).
Одновременно с диетой необходимы ежедневные аэробные физические нагрузки (плавание, ходьба, гимнастический зал). Физическая активность также важна для уменьшения выраженности ИР.
Постепенное снижение массы тела уменьшает выраженность стеатоза. Снижение веса должно быть обязательно постепенным (не более 500 г/нед.). Более ускоренное снижение массы тела недопустимо, т. к. может спровоцировать прогрессирование стеатогепатита.
Для коррекции ИР применяют ряд медикаментозных средств, улучшающих инсулиновую чувствительность. Это преимущественно препараты, которые относятся к классу бигуанидов, глитазоны, а также препараты с антицитокиновым механизмом действия.
При наличии ожирения и МС у пациентов с НАЖБП настоятельно рекомендуется восстановление циркадианной регулярности эвакуаторной функции кишечника.
Необходимо следить за тем, чтобы у пациентов с НАЖБП на фоне ожирения и МС опорожнение кишечника осуществлялось обязательно ежедневно, причем соблюдение диеты и применение прокинетических средств должны приводить к тому, чтобы стул был как минимум 2 раза в каждые сутки лечения.
После снижения массы тела на 9–28% у большинства пациентов отмечалось восстановление нормальных уровней биохимических показателей. Пациентам с НАЖБП необходима коррекция количества потребляемой энергии с учетом вида их профессиональной и бытовой активности.
Основная цель терапии НАЖБП и НАСГ состоит в нормализации биохимических показателей, характеризующих воспаление и цитолиз, замедление и блокаду фиброгенеза в печени.
У части пациентов применение урсодезоксихолевой кислоты способствовало улучшению биохимических показателей, обратному развитию имевшихся ранее клинических проявлений и улучшению морфологической картины печени. Урсодезоксихолевую кислоту принимают внутрь по 250 мг 3 р./сут в течение 3–6 мес.
Применение клофибрата у пациентов с НАСГ приводило к снижению уровней холестерина и триглицеридов, что не коррелировало с достоверным улучшением биохимических показателей функционирования печени.
Применение метронидазола при наличии у больных илеоеюнального анастомоза с синдромом мальабсорбции и избыточного бактериального роста приводило к уменьшению выраженности стеатоза печени. Препарат принимают внутрь по 250 мг 3 р./сут в течение 7–10 дней.
При использовании витамина Е у больных с НАСГ имеются достаточно противоречивые данные о клинической эффективности такого лечения, поэтому целесообразно дальнейшее изучение его применения у этой категории пациентов.
Предварительные результаты выполненных в США и Великобритании исследований по оценке эффективности использования метформина (перорального гиполипидемического средства) показали наличие позитивного воздействия этого лекарства на биохимические показатели воспалительных процессов в печени, а также на морфологические проявления стеатогепатита.
Избыточный бактериальный рост в кишечнике является одним из провоцирующих факторов стеатоза печени, поэтому при его диагностировании с целью коррекции проводят терапию, которая включает пробиотики, регуляторы моторики, гепатопротекторы, по показаниям — препараты с антибактериальным действием.
Поиск оптимальных методов патогенетической терапии пациентов с НАЖБП в последнее время позволил предложить новую стратегию лечения этих больных с помощью метаболической коррекции дислипидемии.
Применение инфузионного гепатопротектора, в состав которого входят янтарная кислота, метионин, инозин и никотинамид, у пациентов с НАЖБП при избыточной массе тела и повышенном уровне биохимических показателей печеночных ферментов (более чем в 1,5 раза) привело к значительному положительному влиянию на профиль липидов.
Введение данного препарата способствовало существенному снижению уровня общего холестерина уже к 6 сут терапии, а также уровня триглицеридов.
В последнее время появился ряд сообщений об успешной терапии НАСГ при комплексном лечении больных на кафедре гастроэнтерологии Харьковской медицинской академии последипломного образования с помощью 2-х синергистов-гепатопротекторов, таких как Лесфаль и Антраль.