Содержание
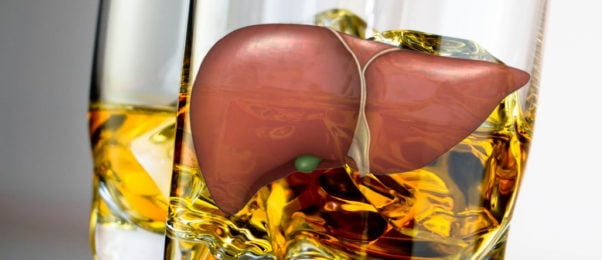
Эта патология распространена среди лиц, которые постоянно пьют алкоголь, независимо от его вида. Для мужчин достаточно употреблять около 60 грамм спирта в день, чтобы спустя некоторое время у них начала развиваться болезнь. Для женщин этот показатель снижается до 25 грамм в день.
Механизм развития и причины патологии
Алкогольный гепатоз является заболеванием печени, которое возникает вследствие пагубного воздействия алкоголя на ее клетки — гепатоциты. Они начинают погибать, ткань печени перерождается и заменяется грубой фиброзной тканью, что негативно отражается на способности печени выполнять свои функции.
Любой алкоголь имеет в своем составе этанол. При поступлении в организм он преобразуется в токсическое вещество — уксусный альдегид. Что происходит с печенью при его систематическом попадании в организм? Механизм развития болезни заключается в таких негативных процессах:
- Вследствие распада и окисления уксусного альдегида происходит интоксикация печени, ее клетки погибают.
- Уксусный альдегид нарушает синтез фосфолипидов, которые являются строительным материалом клеточных мембран. В результате нарушается питание клеток, а также передача сигналов между ними.
- Распространенность и течение болезни
- Распространенность и течение болезни
- Из-за ухудшения проницаемости мембран клеток происходит усиленное выделение особых белков, которые сигнализируют о наличии в организме воспалительного процесса. При этом иммунная система начинает атаковать клетки печени, как бы борясь с инфекцией.
- При накоплении жирных кислот в печени происходит гипоксия вследствие чего появляется алкогольно- жировая дистрофия печени
- Печень начинает расти из-за увеличения размеров ее клеток вследствие повышения количества ферментов, необходимых для расщепления алкоголя.
Увеличение количества жирных кислот (триглицеридов), которые почти не усваиваются мышечной тканью, а откладываются в ней, приводит к жировой дегенерации печени. Поэтому такую патологию еще называют жировой гепатоз.
Чтобы начался процесс разрушения клеток органа, спирт должен поступать в организм систематически на протяжении многих лет. Существует ряд факторов, которые способствуют развитию болезни.

Среди них:
- Избыточная масса тела.
- Высокий уровень холестерина в крови. Холестерин — это плохой жир, который накапливается в тканях и органах, мешая их функционированию.
- Плохое или неправильное питание. Вследствие нарушения основных принципов питания или постоянного голодания в организм не поступают необходимые витамины и микроэлементы, но при этом накапливаются вредные жиры и другие токсичные вещества.
- Общая характеристика пациентов с АСГСистематическое радиоактивное облучение.
- Бесконтрольный прием некоторых медикаментозных препаратов, которые негативно воздействуют на печеночные клетки.
- Сахарный диабет. Из-за него нарушается обмен веществ, что способствует накоплению жира в печени.
- Негативная экологическая ситуация в месте проживания человека.
- Неправильный, пассивный образ жизни. Отсутствие физической нагрузки провоцирует ожирение, а также снижение иммунной защиты.
- Воспалительный процесс в печеночных клетках.
- Сопутствующие болезни, которые поражают соседние внутренние органы. Например, желчный пузырь.
- Стрессовые ситуации.
- Гормональные сбои.

Симптомы заболевания и возможные осложнения
В большинстве случаев, алкогольный гепатоз поначалу имеет скрытые симптомы.
Но по прошествии определенного времени больной заметит проявления в виде:
- слабости, усталости безо всяких причин, плохого самочувствия;
- потери веса и отсутствия аппетита;
- нарушенной концентрации внимания и спутанности сознания;
- болевого дискомфорта, который может локализоваться в центре брюшной полости либо с правой стороны;
- увеличения размеров печени; пятен на коже.
Симптомы могут усиливаться в тот период, когда человек уходит в запой.
При переходе во вторую стадию поражение печени алкогольным гепатозом проявляется неспецифическими признаками — слабым аппетитом, болями в области живота, тошнотой и рвотой. Орган может увеличиваться, а температура тела повышаться.

Среди осложнений болезни часто наблюдают:
- цирроз печени;
- асцит (скопление свободной жидкости в брюшной полости);
- раковые новообразования;
- перитонит (воспаление органов брюшной полости);
- ухудшение работы органов желудочно-кишечного тракта и половой системы.
Симптомы алкогольно-жировой дистрофии:
- Телеангиоэктазии (сосудистые « звездочки» на лице и теле).
- Пальмарная (на ладонях) и/или плантарная (на подошвах стоп) эритема (покраснение кожи).
- Гипертрофия (увеличение) околоушных слюнных желез (симптом « хомячка»).
- Расширенная капиллярная сеть на лице (симптом « долларовой» купюры, красное лицо).
- Склонность к образованию « синяков».
- Контрактура Дюпюитрена (безболезненный подкожный тяж — уплотнение тканей в виде жгута) — искривление и укорочение сухожилий ладони, приводящее к ограничению функции ладони и ее сгибательной деформации.
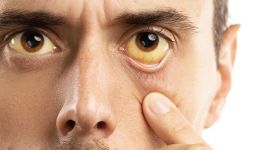
- Желтушная окраска кожи, слизистых оболочек полости рта и склер (белых оболочек глазного яблока).
Диагностика и методы лечения
В случае подозрения на алкогольный гепатоз необходимо в срочном порядке обратиться к врачу. Только квалифицированный специалист может поставить правильный диагноз.
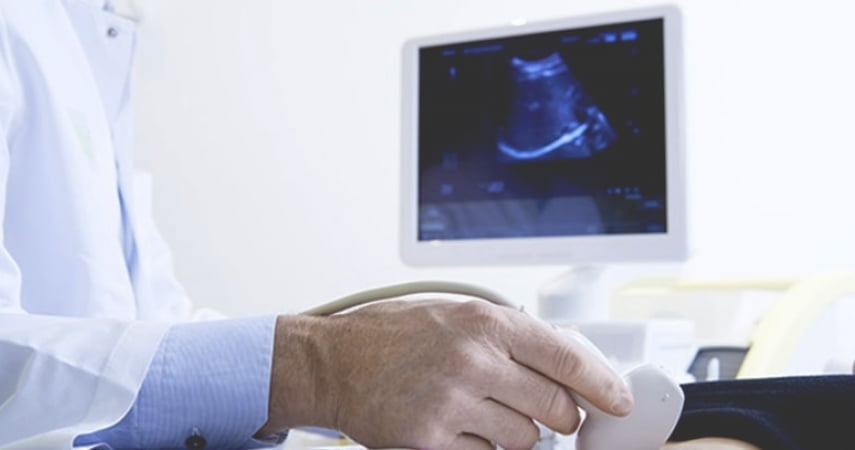
Самыми эффективными методами диагностики алкогольного гепатоза являются:
- ультразвуковое исследование печени (узи), которое позволяет оценить структуру, эхогенность и размеры органа, а также определить его патологии;
- гепатография — рентгенологическое и радиоизотопное исследование печени, которое позволяет определить секреторную активность органа;
- анализы крови и мочи, при помощи которых можно определить уровень билирубина;
- биопсия печени.
После того, как поставлен диагноз, назначается соответствующая терапия. Как правило, лечение начинают с настоятельной рекомендации отказа пациента от алкоголя. Дальнейшая терапия зависит от степени тяжести поражения печени. В особо тяжелых случаях может потребоваться госпитализация.
Само лечение проводится комплексно, в него входят консервативные методы, а именно прием медикаментов, правильное питание.
Медикаменты
Алкогольный жировой гепатоз независимо от стадии развития болезни поддается лечению. Среди основных фармакологических групп выделяют следующие лекарства:
- Противохолестериновые препараты — позволяют улучшить обменные процессы, выводят вредный холестерин из организма и могут расщепить жиры. Для лечения используется Вазилип или Крестор.
- Сосудорасширяющие медикаменты — помогают быстро очистить печень и весь организм от накопленных токсинов. Врачи назначают Курантил или Трентал.
- Лекарства для улучшения обменных процессов — лучше всего подходит фолиевая кислота.
- Гепатопротекторы — ускоряют восстановление клеток пораженного органа, защищают печень. Если в печени есть опухоли, то данные препараты можно использовать не всегда.
- Сульфоаминокислоты — применяются для нормализации циркуляции крови в органе, а также улучшения обмена веществ. Доктора рекомендуют принимать Таурин или Метионин.
- Ферментные препараты — стабилизируют функции печени и органов ЖКТ. При использовании таблеток сокращается число симптомов, проходит тошнота, рвота, вздутие, нормализуется аппетит.
Питание
В ходе лечения обязательно нужно скорректировать ежедневный рацион и придерживаться диетического питания.
Больному потребуется убрать из меню на каждый день:
- Жирные продукты и блюда. В ходе лечения надо отдавать предпочтение только растительным жирам, в ограниченном количестве.
- Жареные, копченые и острые продукты.
- Любую тяжелую для печени пищу.
- Жирные виды мясных и рыбных продуктов.
Разрешается употреблять:
- Молочную и кисломолочную продукцию, но только обезжиренную.
- Диетические сорта мяса и рыбы. Среди мяса лучше использовать курицу, телятину или кролика.
- Добавить каши, растительную продукцию.
- Соблюдать питьевой режим, пить в сутки около 1,5- 2 литров воды.
Основные правила питания, приготовления блюд описаны в диетическом столе №5 по Певзнеру.

Профилактика
Базовой мерой профилактики Алкогольного гепатоза принято считать полный отказ или ограничение в употреблении спиртных напитков, ведь алкоголизм — главная причина возникновения дисфункций печенки. А печень после алкоголя желательно не нагружать тяжелой пищей.
Несколько дней после возлияний стоит придерживаться диетического питания, чтобы быстрее вывести токсины. Необходимо проходить ежегодную диагностику организма в целом, даже если нет видимых симптомов заболевания.
Для того, чтобы все органы пищеварительной системы нормально функционировали, нужно придерживаться основ здорового питания. Уменьшить употребление жирного, копченого, излишне острого. Умеренные занятия спортом и достаточное количество сна помогут сохранить здоровье, невзирая на годы.
Прогноз по поводу исхода заболевания зависит от того, как скоро поставлен диагноз, на какой стадии заболевание и от особенностей в рекомендациях доктора.
Естественно, при полном соблюдении рекомендаций в лечении прогноз становится оптимистичнее. Но в основном все зависит от самого диагноза, если стеатоз и гепатит успешно лечатся, клетки восстанавливаются, то цирроз — необратимая болезнь, которая лечится годами и дает о себе знать всю последующую жизнь.
Поэтому стоит постоянно быть внимательным к здоровью, ведь профилактика гораздо проще терапии.